Stwardnienie rozsiane – objawy
W czasie rzutu (zaostrzenia) SM mogą występować niedowłady kończyn, którym towarzyszy wzrost napięcia mięśniowego (inaczej spastyczność). Wraz z rozwojem choroby pojawiają się przykurcze mięśni, wpływające na unieruchomienie kończyn w pozycji zgięciowej, co skutkuje ograniczeniem sprawności fizycznej i bólem. Pacjent może mieć trudności z koordynacją i płynnym wykonywaniem ruchów oraz utrzymaniem równowagi.
Oprócz wielu bardzo uciążliwych objawów jak nietrzymanie moczu czy trudności z kontrolą zwieracza, chorzy na stwardnienie rozsiane cierpią też na zaburzenia poznawcze. W grupie tych pacjentów często stwierdza się także wahania nastroju, które mogą przyjmować formę depresji.
Jak wynika z informacji zamieszczonych w Journal of Internal Medicine, SM może wystąpić w każdym wieku, jednak najczęściej ujawnia się między 20. a 40. rokiem życia i znajduje się na drugim miejscu (po urazach) wśród najczęstszych przyczyn niesprawności u młodych dorosłych. Na SM częściej chorują kobiety niż mężczyźni (w stosunku 2:1). W 2014 roku chorobę zdiagnozowano u ponad 2,1 miliona ludzi na świecie. Liczbę pacjentów w Polsce szacuje się na 45 tysięcy.
Jakie zabiegi przy SM?
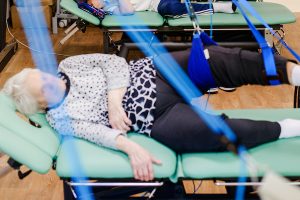
W procesie neurorehabilitacji każdy chory na SM wymaga indywidualnego podejścia ze strony zespołu lekarzy i terapeutów, bo przebieg choroby jest bardzo zmienny i trudny do przewidzenia. SM występuje m.in. w postaci z remisjami, czyli okresami, kiedy następuje cofnięcie się objawów choroby i nawracającymi zaostrzeniami. Równolegle z farmakoterapią – lekami modyfikującymi przebieg choroby, stosuje się różne zabiegi fizjoterapeutyczne, kinezyterapię, psychoterapię.
Dobrym momentem, w którym rehabilitacja neurologiczna dla chorych na stwardnienie rozsiane powinna zostać podjęta, jest okres remisji. Celem działań lekarzy i fizjoterapeutów jest wtedy wsparcie pacjenta w minimalizowaniu powikłań SM, takich jak niedowłady, spastyczność, zmniejszenie zakresu ruchomości w stawach, zaburzenia równowagi, męczliwość i ból. Rehabilitacja ruchowa w stwardnieniu rozsianym powinna zostać wdrożona jak najwcześniej, nawet gdy jeszcze nie stwierdzono deficytów w poruszaniu się. Pozwala to na dłuższe utrzymanie sprawności oraz łatwiejsze zapobieganie i likwidowanie przykurczów mięśniowych.
SM a ćwiczenia fizyczne
Lekarze specjaliści są w zasadzie zgodni, że utrzymywanie aktywności ruchowej – przede wszystkim zdolności chodzenia przez osoby chore na stwardnienie rozsiane ma znaczenie podstawowe, bo przynosi wiele pozytywnych efektów. Chodzi nie tylko o poprawę kondycji serca i mięśni, ale także o korzyści w sferze psychicznej: wzmocnienie przekonania, że można radzić sobie z tą chorobą, że jest możliwe życie z SM.
Stwardnienie rozsiane – lekarz i pacjent
Zdaniem lekarzy, osiągnięcie założonych celów rehabilitacji jest możliwe dzięki dobrej współpracy i zaangażowaniu samego pacjenta. Znaczącą rolę odgrywa też edukacja.
A co sądzą osoby chore na SM? Według psycholog dr Katii Mattarozzi z Uniwersytetu Bolońskiego, która zrealizowała badanie satysfakcji pacjentów w zlokalizowanych we Włoszech ośrodkach medycznych zajmujących się stwardnieniem rozsianym, chorzy dużą wagę przywiązują do jasnej, pełnej i bieżącej informacji, jaką otrzymują od personelu medycznego. Ważne jest dla nich także budowanie pozytywnych relacji z lekarzami i zespołem terapeutów. Takie założenia przyjęła w badaniu, które objęło 707 chorych na SM. Jego wyniki opublikowano w kwietniu 2017 roku w European Journal of Neurology (Eur J Neurol. 2017 Apr;24(4):631-637).
Ośrodki rehabilitacji SM
Zespół naukowców pod kierunkiem dr Mattarozzi sprawdził, które centra medyczne specjalizujące się w leczeniu chorych na SM najlepiej spełniły oczekiwania pacjentów i jakie czynniki wpływały na poziom ich satysfakcji z leczenia. Okazało się, że najsilniejszym czynnikiem wpływającym na poziom satysfakcji pacjentów był ich stan kliniczny: im cięższy przebieg choroby, tym niższy poziom satysfakcji. W badaniu wykazano też odwrotną zależność poziomu satysfakcji z wielkością ośrodka, w którym był leczony pacjent. Pozytywny wpływ na poziom satysfakcji miało natomiast zapewnienie dostępu do psychoterapii.
Autorzy badania konkludują, że chorzy na SM z dużych ośrodków byli mniej zadowoleni z otrzymywanej informacji i relacji z personelem medycznym od tych leczonych w małych placówkach. Budowanie indywidualnych relacji między pacjentem i personelem oraz odpowiednio dopasowany sposób przekazywania informacji zwiększają poziom satysfakcji pacjenta. Zrealizowanie tego celu jest prawdopodobnie trudniejsze w większych centrach przy ciągłym natłoku pacjentów. Dodatkowo, pacjenci chorzy na SM są bardziej zadowoleni w tych ośrodkach, gdzie mają dostęp do psychoterapii.